Wir sind es gewohnt, die Leistung unseres Afters gar nicht wahrzunehmen. Unauffällig sichert er unsere Kontinenz in allen Lebenslagen, beim Husten, Treppensteigen oder Trompeten- spielen. Umso irritierender, wenn er sich plötzlich bemerkbar macht. Etwa jeder zweite Erdenbürger wird sich im Laufe seines Lebens auf mehr oder weniger unangenehme Art bewusst, einen After, das sogenannte Kontinenzorgan zu besitzen.
Beschwerden in dieser Region sind in den meisten Fällen auf nur ein Krankheitsbild zurück- zuführen, nämlich auf die Vergrößerung der hämorrhoidalen Gefäßpolster im oberen Afterbereich. Andererseits kann fast jedes Symptom, das auf Hämorrhoiden hinweist, vielerlei Ursachen haben, in seltenen Fällen auch eine ernsthafte Erkrankung. Die Tatsache, dass das banale Hämorrhoidalleiden sich mit dem potentiell bösartigen Polypen und dem Karzinom das Symptom der Blutung teilt, macht das besondere Spannungsfeld der Proktologie aus.
Hämorrhoiden sind nicht alles, aber fast alles kann auf Hämorrhoiden hindeuten …
Nicht immer, wenn es aus oder an dem After blutet, wenn es brennt, juckt, nässt, drückt oder schmerzt, oder wenn die Unterhose verschmutzt und es zu Blähungen kommt, müssen Hämorrhoiden das Übel sein, wenngleich sie in der überwiegenden Mehrzahl der Fälle für die genannten Symptome verantwortlich sind. Als blutgefüllte Schwellkörper unter der Schleim- haut sorgen sie am Übergang vom Enddarm in den After für einen luft – und wasserdichten Abschluss und reagieren sehr empfindlich, wenn der After über Jahre immer wieder durch harten Stuhl und/oder lange Toilettensitzungen mit gewohnheitsmäßigem Pressen malträtiert wird. Sie schwellen an, aber man kann sie nicht tasten, die Schleimhaut dünnt aus und rutscht zunehmend in den After hinein. Rutscht sie aus diesem heraus, spricht man von prolabierenden Hämorrhoiden, obwohl es sich in den meisten Fällen eher um eine Protrusion handelt. Gerne entsteht ein Ekzem, d.h. die Haut um den After rötet sich und wird rissig.
Das Hämorrhoidalleiden selbst ist banaler Natur und hat mit Krebs ebenso wenig zu tun wie mit kalten Stühlen, nur dass es mit dem Karzinom das Symptom der Blutung gemeinsam hat. Diese Gemeinsamkeit hat zur Folge, dass jeder Blutung am und aus dem After nachgegangen werden sollte, auch wenn Hämorrhoiden augenscheinlich sind.
Als äußere Hämorrhoide – die es per definitionem nicht gibt – wird gern der plötzlich auf- schießende, schmerzhafte, erbsen- bis taubeneigroß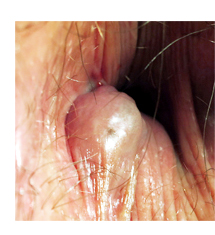 e Knoten am Afterrand tituliert. Hierbei handelt es sich jedoch um eine sogenannte Perianalthrombose (Analvenenthrombose), ein sehr häufiges Ereignis mit einem unglücklichen Namen, der angstvolle Assozia- tionen wachruft, die unbegründet sind. Denn das Krankheitsbild entspricht dem eines Blutergusses, der von selbst wieder vergeht oder aufgeschnitten werden kann, wenn die Schmerzen sehr stark sind. Ein mögliches Wiederauftreten wird durch den Eingriff nicht verhindert.
e Knoten am Afterrand tituliert. Hierbei handelt es sich jedoch um eine sogenannte Perianalthrombose (Analvenenthrombose), ein sehr häufiges Ereignis mit einem unglücklichen Namen, der angstvolle Assozia- tionen wachruft, die unbegründet sind. Denn das Krankheitsbild entspricht dem eines Blutergusses, der von selbst wieder vergeht oder aufgeschnitten werden kann, wenn die Schmerzen sehr stark sind. Ein mögliches Wiederauftreten wird durch den Eingriff nicht verhindert.
Auch die zotteligen Hautfalten (Marisken), die gerne nach solchen Analvenenthrombosen verbleiben, werden fälschlicherweise oft für Hämorrhoiden gehalten. Sind sie dicker und hart, nennt man sie Analfibrome. Manchmal entstehen Fibrome auch spontan in der Mitte des Afters – dort wo die äußere Haut in die Schleimhaut des Enddarms übergeht -, wachsen unbemerkt und machen sich erst ab einer gewissen Größe beim Stuhlgang bemerkbar, wenn sie herausrutschen. Man nennt sie in diesem Fall Analpolypen, wobei wichtig ist, dass diese nie bösartig werden können, ganz im Gegensatz zu den Polypen des Darms (Adenome), die es rechtzeitig zu entdecken gilt, bevor sie entarten (Darmvorsorge).
Fühlt man einzelne kleine warzenartige Verdickungen am After, vielleicht verbunden mit einer Absonderung und einem stechenden Geruch, so kann es sich auch um Kondylome handeln, sogenannte Feigwarzen, die viral bedingt sind und vor allem dann auftreten, wenn das Immunsystem geschwächt ist. Da ihre Übertragung durch Geschlechtsverkehr die Regel ist, muss dem Partner-Check besondere Aufmerksamkeit gelten.
Schmerzt und/oder juckt und/ oder blutet es, liegt vielleicht eine Analfissur vor, ein Afterriss, der erst kürzlich aufgetreten oder bereits chronisch ist, d.h. im „Lippenrot“ des Afters (Anoderm) ein kleines Geschwür gebildet hat. Frische Fissuren können spontan abheilen, wobei unterstützend ein Analdehner eingesetzt wird, der hilft, den reflektorischen Schließ- muskelkrampf zu durchbrechen. Bei chronischen Fissuren ist jeder konservative Behand- lungsversuch zum Scheitern verurteilt. Hier hilft nur der operative Eingriff, wobei die Fissur ausgeschnitten und – falls sinnvoll – der Schließmuskel gedehnt oder eingekerbt wird.
Abszesse und Fisteln
Schmerzen, die innerhalb weniger Tage unerträglich werden und mit oder ohne Schwellung am After, mit erhöhter Temperatur und eventuell einem Anstieg der weißen Blutkörperchen einhergehen, deuten auf einen Abszess hin, der geöffnet werden muss. Zumeist bleibt danach eine Fistel, oder der Abszess kommt wieder. In den meisten Fällen lässt sich bei jeder Abszesseröffnung gleichzeitig die zugrundliegende Fistel mit entfernen, wenn nicht, sollte sie wenige Zeit später in einem zweiten Eingriff angegangen werden. Patienten mit Morbus Crohn neigen zu aggressiven Fisteln, die postoperativ nur langsam heilen. Um hier wild wuchernde, jauchige Gänge zu vermeiden, sollten primäre Fisteln unbedingt operativ versorgt werden, ebenso wie jedes Wiederaufflackern einer solchen Fistel.
Liegen Abszess oder Fistel über dem Steiß- oder Kreuzbein handelt es sich um einen Sinus pilonidalis (Steißbeinabszess/-fistel). Seine Ursache sind Haare, die in der „Schweißrinne“ der oberen Analfalte durch die Haut in die Tiefe wandern und dort eine Entzündung hervorrufen. Als Alternative zur offenen Ausschneidung des befallenen Hautareals mit einer Heilungszeit von 2-3 Monaten, gibt es die Option plastischer Verfahren, z.B. nach Karydakis, wobei der gesamte Herd entfernt und die Wunde primär verschlossen wird. Verläuft alles nach Plan, ist der Patient nach 2-3 Wochen beschwerdefrei, ohne größere Sorge haben zu müssen, dass die Erkrankung wiederaufflackert.
Beckenboden
Rektumprolaps und Rektozele sind seltene krankhafte Phänomene. Bei ersterem stülpt sich der Enddarm in sich selbst ein, was entweder die Entleerung erschwert oder sich mit einer Stuhlhalteschwäche bemerkbar macht. Schreitet die Einstülpung weiter vor, wird sie als Prolaps außen sichtbar, wo sie von einem Vorfall von Hämorrhoiden zu unterscheiden ist. Auch die Rektozele, eine bei Frauen sackartige Ausbuchtung der vorderen Enddarmwand in die Scheide hinein, kann die Entleerung behindern. Statt den Weg durch den After zu nehmen wird ein Teil des Stuhls in dieser Tasche festgehalten. In beiden Fällen kann ein operativer Eingriff gut helfen.
Leichtere Stuhlhalteschwächen (Inkontinenz) mit unfreiwilligem Abgang von Winden oder dünnem Stuhl beruhen häufig auf einem banalen Hämorrhoidalleiden oder sind leidvolle Folge einer unsachgemäßen oder schwierigen Fisteloperation. Schwerere Inkontinenz tritt vorwiegend bei Frauen in höherem Lebensalter auf, muskulär oder neurogen bedingt. Abgesehen von allgemeinen neurologischen Erkrankungen können hier die Zahl der Schwangerschaften, die Stärke und Länge von Presswehen, abgelaufene Dammrisse oder die Entfernung der Gebärmutter eine Rolle spielen. Wenn Stuhlregulierung und intensive Beckenbodengymnastik, evtl. in Verbindung mit Bio-Feedback, keine Abhilfe schaffen, kommen operative Eingriffe und Nervenstimulationsverfahren in Frage, je nach Ursache der Inkontinenz mit unterschiedlicher Aussicht auf Erfolg.




